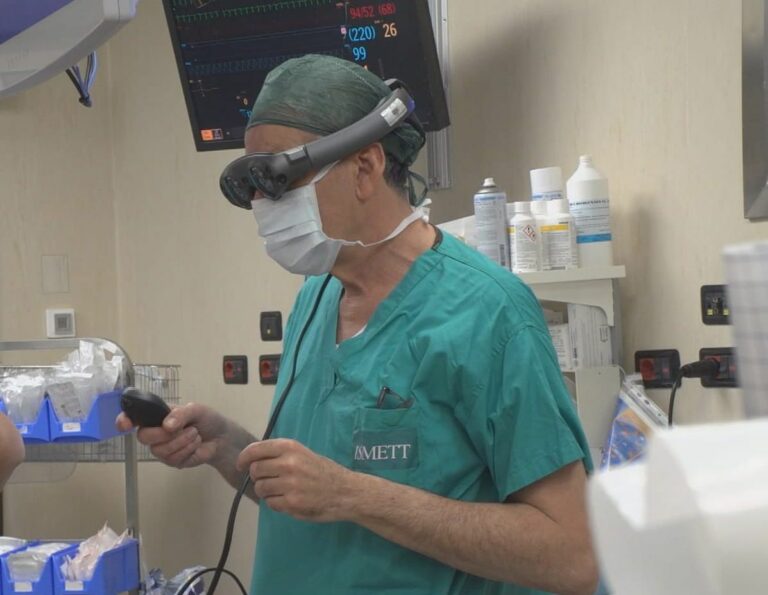
PALERMO (ITALPRESS) – Per la prima volta in Italia la Realtà Aumentata entra in una sala operatoria di Cardiochirurgia come ausilio per un intervento mini-invasivo. Questa tecnologia consente di ottenere una ricostruzione 3D di un organo e dà al chirurgo la possibilità interagire con l’ologramma che viene creato dal computer, simulando così la procedura chirurgica che dovrà poi esser eseguita nel paziente. L’intervento è stato eseguito presso l’ISMETT-UPMC di Palermo – il centro medico nato dalla partnership internazionale fra Regione Siciliana ed UPMC (University of Pittsburgh Medical Center) – dall’èquipe guidata dal professore Francesco Musumeci, Senior Consultant in Cardiac Surgery di ISMETT.
Si è trattato di un intervento chirurgico mini-invasivo per la chiusura dell’auricola sinistra, una piccola estroflessione dell’atrio di sinistra, per il quale ci si è avvalsi del supporto della Realtà Aumentata. Questo tipo di procedura è indicata nei pazienti con fibrillazione atriale cronica che hanno controindicazione all’utilizzo della terapia anticoagulante, con l’obiettivo di evitare l’ictus dovuto a trombi che possono formarsi all’interno dell’auricola. Di solito la procedura viene effettuata mediante tecnica percutanea con l’inserimento, attraverso una vena della gamba, di un occlusore che si apre ad ombrellino all’imbocco dell’auricola, occludendola completamente.
“Nel nostro caso – spiega il professore Francesco Musumeci – a causa di una ostruzione congenita della vena cava inferiore ed essendo la paziente trombofilica, la decisione è stata quella di intervenire chirurgicamente utilizzando un accesso mini-invasivo. La presenza presso l’ISMETT di un laboratorio di ricerca diretto dal professore Salvatore Pasta che lavora sullo sviluppo della realtà aumentata e della realtà virtuale in campo medico, ci ha stimolato ad utilizzare queste tecnologie. L’obiettivo è stato quello di valutare il contributo della tecnologia oggi a disposizione per questo tipo di procedura in termini di precisione ed efficienza del gesto chirurgico”.
La realtà aumentata è una tecnologia che potenzia il mondo reale con informazioni percettive generate da computer con immagini provenienti da esami diagnostici (come TAC, Risonanza ed Eco) e consente una simulazione 3D della realtà con la quale il professionista può interagire. Mostra, quindi, in tempo reale e in modo interattivo immagini 3D così da consentire una migliore analisi dell’anatomia. “In questo caso – sottolinea Salvatore Pasta, professore dell’Università di Palermo distaccato presso IRCCS ISMETT – abbiamo applicato uno strumento realtà aumentata in cui l’oggetto dappirma ricostruto con TAC tradizionale è stato proiettato in sala operatoria sul paziente, migliorando così la percezione del chirurgo sul trattamento”. Il professore Salvatore Pasta collabora con l’Istituto Mediterrano grazie ad una convenzione di ricerca fra il Dipartimento di Ingegneria dell’Università di Palermo ed ISMETT nell’ambito della ricerca in campo cardio vascolare. Attraverso lo schermo semitrasparente del visore è possibile vedere la scena reale e aggiungere immagini digitali sovrapponendole all’ambiente reale. Il chirurgo usando gesti per manipolare le immagini olografiche all’interno del visore e avendo visione del campo operatorio può simulare gli interventi chirurgici che dovrà eseguire, ottimizzando l’efficienza nella procedura chirurgica e minimizzandone il rischio.
L’immagine olografica del torace e del cuore della paziente, dunque, è stata ricostruita dalla TAC e su questa ricostruzione tridimensionale è stata possibile attraverso l’ologramma una simulazione che ci ha permesso con successo di programmare l’intervento focalizzando su due punti importanti: il punto di ingresso nella parete del torace per il sistema di chiusura dell’auricola e l’anatomia dell’auricola al fine di ottenere il corretto posizionamento del sistema di chiusura.
“La realtà aumentata – sottolinea ancora il professore Francesco Musumeci – e la realtà virtuale avranno in futuro un ruolo sempre più importante nella chirurgia, garantendo un supporto importante nella programmazione degli interventi ed una migliore opportunità di formazione per i giovani chirurghi. L’intervento eseguito in ISMETT, è il primo di questo tipo mai effettuato in Italia. Il risultato è stato eccellente e la paziente dopo pochi giorni dall’intervento è tornata a casa”.
– foto ufficio stampa ISMETT –
(ITALPRESS).
La Realtà Aumentata entra in sala operatoria, intervento all’Ismett
Malattie infiammatorie croniche intestinali, 27/1 incontro all’Humanitas
MILANO (ITALPRESS) – Oltre 250 mila persone in Italia soffrono di MICI, Malattie Infiammatorie Croniche dell’Intestino, Colite Ulcerosa e Malattia di Crohn. In Lombardia sono più di 36.787. Definite come disabilità invisibili in realtà impattano fortemente sulla quotidianità di chi ne è affetto. I sintomi tra cui dolore addominale, stanchezza, dolori articolari, frequenti scariche e perdita di peso, portano a limitazioni fisiche e pressioni mentali causando spesso ansia e depressione. La natura cronica di queste condizioni può rendere difficile la pianificazione della propria vita nel lungo termine e se la diagnosi è fatta soprattutto su giovani donne fertili, la malattia incide su aspetti delicati della propria vita come la programmazione di una gravidanza. Il 27 gennaio dalle ore 8.45 alle 13.30 presso il centro Congressi Humanitas di
Rozzano si svolgerà l’incontro “Le Malattie Infiammatorie Croniche dell’Intestino. I medici incontrano i pazienti” durante il quale ci si confronterà sulle principali tematiche che riguardano le Malattie Infiammatorie Croniche Intestinali. Un’occasione di confronto su vari punti come le vaccinazioni, i viaggi, il fumo, l’alimentazione, gli esami diagnostici, la fertilità, la gravidanza, le nuove terapie, il ruolo della ricerca, la chirurgia e molto altro ancora.
“Siamo orgogliosi di promuovere questo momento di scambio e di supporto, consapevoli dell’impatto che queste malattie hanno sulla vita quotidiana – dichiara Salvo Leone, Direttore Generale di AMICI Italia -. Oltre a fornire informazioni scientificamente valide e aggiornate, riteniamo fondamentale guidare i pazienti nella scelta dei centri di cura più adeguati. E’ una priorità per noi non solo divulgare conoscenze sulle malattie infiammatorie croniche dell’intestino, ma anche orientare i pazienti verso strutture sanitarie specializzate, dove possono ricevere trattamenti all’avanguardia e un supporto personalizzato. In quest’ottica, l’iniziativa del 27 gennaio rappresenta un’opportunità unica per entrare in contatto con professionisti e centri di eccellenza nel campo delle MICI. L’evento è aperto a tutti coloro che desiderano partecipare, senza bisogno di iscrizione, riflettendo il nostro impegno verso l’inclusione, la sensibilizzazione su queste importanti tematiche e l’orientamento attivo dei pazienti verso le migliori opzioni di cura disponibili”.
Un impegno condiviso dai medici e dal personale dell’ospedale.
“I temi che verranno trattati nell’incontro hanno tutti un forte impatto sulla qualità della vita delle persone con malattie infiammatorie croniche intestinali – dice il professor Alessandro Armuzzi, co-direttore dell’IBD Center e responsabile dell’Unità Operativa IBD di Humanitas -. Grazie ai progressi in medicina, oggi possiamo garantire ai pazienti una buona qualità di vita con terapie innovative e percorsi multidisciplinari che affrontano tutti gli aspetti clinici e psicologici legati alla Malattia di Crohn e alla colite ulcerosa. Per questo momenti di confronto come quello del 27 gennaio sono così importanti per ascoltare i bisogni di cura e di supporto che vengono espressi direttamente dai pazienti”.
“E’ fondamentale incontrarsi per parlare delle opzioni terapeutiche oggi disponibili per chi soffre di queste patologie. Ormai la chirurgia non è più considerata come l’ultima opzione quando il paziente non risponde più alle terapie mediche – aggiunge il professor Antonino Spinelli, co-direttore dell’IBD Center e responsabile dell’Unità Operativa di Chirurgia del Colon e del Retto di Humanitas -. Oggi, grazie anche all’approccio multidisciplinare alle malattie infiammatorie croniche intestinali, la chirurgia, sempre meno invasiva, è un’arma che può essere utilizzata in qualunque momento del percorso terapeutico, a seconda delle necessità di ogni persona”.
Durante l’Incontro sarà possibile osservare, attraverso maxischermi, alcuni scatti relativi alla Mostra itinerante “Invisible Body Disabilities, legata ad un progetto nato nel 2016, una campagna di sensibilizzazione permanente studiata con l’obiettivo di far conoscere meglio quelle che di fatto vengono definite come disabilità invisibili; un lavoro promosso e registrato da AMICI Italia e ideato dalla fotografa padovana Chiara De Marchi, affetta da Colite Ulcerosa che ha coinvolto donne in età fertile colpite da Malattie Infiammatorie Croniche Intestinali attraverso fotografie, testimonianze e storie. Una progettualità pensata con il cuore, come commenta Chiara De Marchi aggiungendo: “Le fotografie sono diventate il mio mezzo per costruire un ponte tra il mondo esterno e le emozioni più profonde, svelando senza filtri la realtà di chi si trova a vivere con un disagio invisibile. Ogni scatto rappresenta la speranza di ispirare, sensibilizzare e tessere una rete di forza e positività, e ricordare che ogni storia è preziosa e ogni sogno merita di essere inseguito, nonostante le sfide che la malattia può presentare”.
E’ nato così “Invisible Body Disabilities”, che con il suo acronimo IBD richiama la definizione inglese Inflammatory Bowel Disease, un’espressione che tra l’altro è diventata anche un logo registrato e presentato da AMICI Italia il 3 dicembre del 2017 in occasione della Giornata mondiale delle disabilità e visibile su tutti i materiali utilizzati e diffusi dall’Associazione. Il progetto è diventato poi anche una mostra fotografica itinerante e permanente nei reparti di molti Centri Ospedalieri italiani (https://www.invisiblebodydisabilities.org/) che promuove la consapevolezza e l’inclusione delle persone con disabilità e che ad oggi ha visto più di 23 diverse tappe in varie città d’Italia.
– foto: Agenzia Fotogramma –
(ITALPRESS).
Tumore del polmone ALK+ non a piccole cellule, nuove opzioni di cura
MILANO (ITALPRESS) – Con la pubblicazione della determina in Gazzetta Ufficiale (n.283/4 dicembre 2023), l’Agenzia Italiana del Farmaco ha autorizzato la rimborsabilità in prima linea di Lorviqua (lorlatinib), inibitore della tirosin-chinasi (TKI) di terza generazione, in pazienti adulti affetti da tumore del polmone non a piccole cellule (Non-Small Cell Lung Cancer, NSCLC) in stadio avanzato positivo per la chinasi del linfoma anaplastico (ALK), non trattati in precedenza con un inibitore di ALK. Si tratta di un passo avanti ulteriore nel trattamento di questa specifica neoplasia, presente nel 5-7% dei casi di tumore del polmone non a piccole cellule e con una maggiore incidenza in pazienti più giovani (sotto i 50 anni) preferenzialmente – ma non esclusivamente – non fumatori, la cui malattia risponde molto meno ai regimi chemioterapici standard.
In Italia, il tumore del polmone rimane ancora la seconda neoplasia più frequente negli uomini (15%) e la terza nelle donne (6%), oltre che causa di un numero di decessi superiore a quello di qualunque altra forma di cancro. Secondo gli ultimi dati AIOM-AIRTUM, lo scorso anno in Italia sono state stimate circa 44.000 nuove diagnosi di tumore al polmone (30.000 uomini e 14.000 donne). La maggior parte dei casi di tumore del polmone corrisponde all’istologia non a piccole cellule. All’interno di questo gruppo, la ricerca scientifica ha individuato numerose alterazioni molecolari che possono determinare l’insorgenza e lo sviluppo della patologia neoplastica. Tra queste, l’alterazione a carico del gene ALK che rappresenta un importante target terapeutico.
I pazienti affetti da NSCLC ALK+ presentano un’alta incidenza di metastasi cerebrali al basale (fino al 40%) e un alto rischio di sviluppo di metastasi lungo tutto il percorso terapeutico, con il conseguente impatto sulla qualità di vita.
“Il tumore del polmone rappresenta una patologia frequente e molto complessa – spiega Silvia Novello, Professore Ordinario di Oncologia Medica presso il Dipartimento di Oncologia dell’Università di Torino e presidente di WALCE Onlus -. Grazie alle nuove tecnologie di sequenziamento del DNA, sono ormai note molte alterazioni molecolari del NSCLC che condizionano la biologia di questo tumore, alcune delle quali si realizzano nelle prime fasi di sviluppo e sono es-senziali per la sua crescita e, quindi, possono rappresentare dei target terapeutici. L’identificazione di questi target è fondamentale per poter identificare il bersaglio di farmaci che garantiscono ai pazienti un’aspettativa di vita sorprendentemente superiore e questo è possibile solo con una corretta e tempestiva profilazione molecolare. In questo contesto effettuare il testing molecolare completo al basale per identificare la proteina ALK è indispensabile per orientare correttamente già la prima decisione terapeutica. I pazienti con NSCLC ALK+ sono più giovani della media, uomini e donne in prevalenza non fumatori e in buone condizioni generali, ma con un’alta incidenza di metastasi cerebrali al basale (fino al 40%). Il sistema nervoso centrale è inoltre per questi pazienti un sito frequente di progressione della malattia; pertanto, la prevenzione delle metastasi cerebrali durante la prima linea di trattamento assume un ruolo fondamentale nella gestione della malattia. Le terapie ‘targeted’ agiscono in modo mirato su specifici bersagli molecolari, migliorando l’aspettativa di vita dei pazienti e la qualità della stessa rispetto alla chemioterapia tradizionale”.
E’ il caso di lorlatinib, inibitore della tirosin chinasi (TKI) di terza generazione e disegnato specificatamente per superare la barriera ematoencefalica e agire quindi a livello cerebrale, nonchè per essere attivo anche in pazienti precedentemente trattati in cui si siano sviluppate delle mutazioni secondarie di resistenza. Oggi è rimborsato in Italia anche come monoterapia in prima linea per il trattamento di pazienti adulti affetti da tumore del polmone non a piccole cellule (Non-Small Cell Lung Cancer, NSCLC) in stadio avanzato positivo per la chinasi del linfoma anaplastico (ALK) non trattati in precedenza con un inibitore di ALK, oltre che come trattamento di II linea, o successive, in pazienti pretrattati con almeno un inibitore di ALK di II generazione.
La nuova indicazione di lorlatinib in prima linea di trattamento è supportata dallo studio CROWN, studio internazionale, multicentrico, randomizzato, in aperto, a 2 bracci paralleli, che ha confrontato lorlatinib in monoterapia verso crizotinib in monoterapia, in 296 pazienti affetti da NSCLC ALK-positivo avanzato non trattati in precedenza. Obiettivo dello studio CROWN è la dimostrazione della maggiore efficacia, in termini di sopravvivenza libera da progressione, di lorlatinib rispetto a crizotinib nel trattamento del NSCLC ALK-positivo avanzato non trattato in precedenza. Tale superiorità è stata, e continua ad essere, dimostrata presentando risultati senza precedenti nella classe terapeutica. Sulla base dei dati aggiornati dello studio CROWN, lorlatinib rappresenta la risposta ai principali bisogni terapeutici della patologia NSCLC ALK+, candidandosi come il nuovo ‘standard of carè per il trattamento di I linea. Oltre che sulla sopravvivenza libera da progressione, lorlatinib ha determinato miglioramenti statisticamente significativi anche del tempo alla progressione di malattia a livello intracranico e del tasso di risposta obiettiva sia sistemica che intracranica, che si sono mostrate consistenti anche in termini di durata della risposta stessa rispetto a pazienti affetti da NSCLC avanzato ALK positivo non precedentemente trattato.
Sicuramente senza precedenti, il dato di profilassi rispetto all’insorgenza di metastasi cerebrali in pazienti senza patologia intracranica al basale.
“I risultati dello studio CROWN offrono prospettive interessanti per continuare a ottimizzare le opzioni terapeutiche disponibili nel trattamento di prima linea nella malattia ALK riarrangiata – precisa Filippo de Marinis, Direttore Divisione di Oncologia Toracica IEO_Istituto Europeo di Oncologia di Milano, Presidente AIOT (Associazione Italiana di Oncologia Toracica) e Membro dello Steering Committee CROWN -. Fino ad oggi, infatti, lo standard di trattamento dei pazienti affetti da tumore del polmone non a piccole cellule avanzato con traslocazione di ALK è stato rappresentato da un trattamento di prima linea con inibitori di ALK di seconda generazione. I dati dello studio di fase III CROWN hanno invece consentito di evidenziare la superiorità di lorlatinib sia in termini dell’endpoint primario (sopravvivenza libera da progressione), che in termini di risposte obiettive e di controllo intracranico. La maggiore efficacia di lorlatinib è stata evidenziata in tutti i parametri valutati, con una riduzione del rischio di progressione di malattia pari al 73%, mentre l’82% dei pazienti con metastasi cerebrali ha riscontrato una risposta intracranica, che è stata completa nel 71% dei casi. La terapia mirata continua, quindi, a portare risultati significativi, dimostrando anche benefici a lungo termine mai riscontrati prima nei pazienti con carcinoma polmonare non a piccole cellule (NSCLC) avanzato”.
“Grazie alla nuova indicazione presentata oggi, offriamo una nuova opportunità alle persone con tumore del polmone non a piccole cellule ALK+ che potranno usufruire di un percorso terapeutico basato sulla medicina di precisione – conclude Biagio Oppi, External Communications Director di Pfizer in Italia. – Per Pfizer, che peraltro è da sempre in prima linea nella lotta contro i tumori, è un momento straordinario per l’area Oncologia: grazie all’acquisizione di Seagen, perfezionata a dicembre, abbiamo ora una pipeline formidabile con innovazioni terapeutiche in grado di trasformare la qualità di vita dei pazienti”.
– foto xh7/Italpress –
(ITALPRESS).
Test e vaccinazioni per prevenire malattie sessualmente trasmissibili
TRAPANI (ITALPRESS) – Le infezioni sessualmente trasmissibili sono patologie causate da batteri, virus o altri microrganismi che possono essere trasmesse attraverso l’attività sessuale. Parliamo di sifilide, gonorrea, papilloma virus, epatiti virali, HIV. Tanti sono gli strumenti di prevenzione. Si va dal preservativo alla vaccinazione e agli screening, come spiega Pietro Colletti, direttore Unità Malattie Infettive Ospedale Borsellino di Marsala dell’Asp di Trapani.
“Come tutti sappiamo l’infezione da HIV – afferma – è diversa dalla malattia conclamata che è l’AIDS. Oggi in Italia vengono notificati ancora tantissimi casi di nuove infezioni da HIV, circa 2.000 nuove diagnosi nel corso di un anno che è pari a 3 nuovi casi ogni 100.000 residenti e sono numerosi i casi anche in Sicilia. Come si può prevenire l’infezione da HIV? E’ possibile farlo normalizzando lo screening per l’HIV.
Nel momento in cui un test è positivo, oggi si tende a trattare immediatamente l’infezione per evitare che determini una malattia, cioè che progredisca verso l’AIDS. Oggi esistono terapie semplici, efficaci, costituite anche da una sola pillola da prendere al giorno o se vogliamo anche dalla possibilità di fare delle punture intramuscolari ogni due mesi. Iniziare immediatamente la terapia ha un beneficio per il singolo, per il partner sessuale e per tutta la comunità. Per il singolo perchè l’inizio precoce e immediato della terapia impedisce al virus di moltiplicarsi, quindi di danneggiare il sistema immunitario e quindi far sì che non si progredisca verso l’AIDS. Oggi un soggetto che vive con l’infezione da HIV può avere una vita di relazione assolutamente normale, può procreare dei figli sani”.
Altre malattie sessualmente trasmesse sono quelle provocate dai virus dell’epatite, il virus dell’epatite A, il virus dell’epatite B e il virus dell’epatite C. “Per il virus dell’epatite A esiste una vaccinazione, per il virus dell’epatite B esiste una vaccinazione peraltro obbligatoria ed esiste una terapia, per il virus dell’epatite C esiste la possibilità di effettuare una terapia che eradicare completamente l’infezione”, aggiunge Colletti.
Altra malattia sessualmente trasmessa e molto diffusa è quella che può provocare i tumori della sfera genitale maschile e femminile che è il papilloma virus. “Nella fascia giovanile – prosegue Colletti – è offerta gratuitamente la vaccinazione gratuita”. C’è poi anche la sifilide, ancora oggi estremamente diffusa. “E’ una malattia – afferma – che può avere sia conseguenze per il singolo se non curata, sia conseguenze per un nascituro se la persona con infezione è una donna in gravidanza. Anche per questo sottoporsi a un test di screening significa avere la possibilità di effettuare una terapia semplicissima, fatta di poche punture in poche settimane per evitare che la malattia si cronicizzi”. Il messaggio fondamentale è pertanto quello di “una sessualità consapevole e protetta”.
-foto Agenzia Fotogramma-
(ITALPRESS).
CREA Sanità, a SSN servono 15 mld per non aumentare gap da resto dell’Ue
ROMA (ITALPRESS) – L’Italia perde ancora terreno nella spesa sanitaria rispetto ai principali partner UE (quelli ‘originarì ante 1995) ed è sempre minore anche il vantaggio rispetto ai partner più recenti (post 1995): il livello della spesa italiana è distante dalla media UE del 32 per cento. E’ quanto emerge dal 19^ Rapporto del C.R.E.A. Sanità, Centro di ricerca riconosciuto da Eurostat, Istat e Ministero della Salute, composto da economisti, epidemiologi, ingegneri biomedici, giuristi, statistici. Il Rapporto curato da Federico Spandonaro, Daniela D’Angela, Barbara Polistena e da ricercatori ed esperti è stato presentato nella sede del Cnel a Roma.
Per portare la quota di PIL destinata alla Sanità sui valori attesi in base alle effettive disponibilità del Paese, ricordando che una parte significativa del PIL non è disponibile perchè impegnata per gli interessi sul debito pubblico (sono il 4,3% del PIL contro una media dell’1,8% negli altri paesi), servirebbero 15 miliardi, ma questo lascerebbe un rilevante gap fra la spesa sanitaria italiana e quella dei Paesi europei di confronto; ed anche se in tal modo si eviterebbe di peggiorare ulteriormente il gap con i partner UE nel breve periodo, il vantaggio sarebbe solo transitorio, qualora il PIL dovesse continuare a crescere meno che nella media degli altri Paesi UE.
I focus del Rapporto non si fermano alla spesa, ma analizzano gli aspetti oltre che di quella pubblica anche della privata, il finanziamento, la situazione del personale e del settore sociosanitario, di farmaceutica, tariffe per la specialistica, equità del sistema e molto altro. Analizza poi, a livello di singole Regioni, alcuni indicatori presentati nel rapporto (i risultati nel file allegato), ma soprattutto fornisce un decalogo di “opportunità”, azioni cioè che è urgente programmare per risollevare le sorti del SSN.
La spesa sanitaria privata nel 2022 ha raggiunto i 40,1 miliardi di euro. in crescita dello 0,6% medio annuo nell’ultimo quinquennio. Nell’ultimo anno si registra un incremento in tutte le Regioni, di circa il 5 per cento. Nel 2022 Trentino-Alto Adige (21,0%) e Lombardia (19,7%) sono le Regioni con la quota più alta di spesa privata intermediata. La Sicilia quella con la quota minore (1%). Il 75,9% delle famiglie italiane sostiene spese per consumi sanitari: la quota è aumentata dell’1,7% nell’ultimo anno. Tra le famiglie più abbienti, quelle che ricorrono a spese sanitarie private, superano l’80%; tra quelle meno abbienti non si raggiunge il 60%. In particolare, spendono per la salute le coppie anziane over 75 e le famiglie con tre o più figli. Il 72,7% delle famiglie ha speso per acquistare farmaci, il 37,1% per prestazioni specialistiche e/o ricoveri, il 26,2% per prestazioni diagnostiche, il 23,7% per protesi e ausili, il 21,2% per cure odontoiatriche e il 13,4% per attrezzature sanitarie.
La Sanità si comporta come un bene di lusso e quindi sua quota nei consumi aumenta al crescere del reddito disponibile. Sulla base di questa relazione considerando il PIL “netto” (degli interessi), il punto di “neutralità” per la spesa sanitaria si può stimare intorno ai 3.150 euro pro-capite, cioè il +8,2% in più di quella attuale; in termini di incidenza sul PIL, tale livello di spesa risulterebbe pari al 10,0% (contro l’11,5% medio dei Paesi EU originari) e, quindi, assumendo (cosa discutibile) che la spesa sanitaria privata sia una variabile indipendente e rimanga pari ai livelli sul PIL attuali, ovvero che non si riduca al crescere di quella pubblica, la spesa sanitaria pubblica dovrebbe aumentare sino a raggiungere il 7,2% del PIL (nominale). Nel 2023 la spesa pubblica è stata il 6,7% del PIL e le previsioni la danno in discesa nei prossimi anni.
Tra il 2003 e il 2021 il numero di medici per 1.000 abitanti over 75 è passato da 42,3 a 34,6 (corrispondente a un gap di 54.018 unità) e il numero di infermieri da 61,0 a 52,3 (corrispondente ad un gap di 60.950 unità).
I professionisti escono dal sistema soprattutto per andare all’estero o in pensione mentre le possibilità di ricambio sono condizionate dal numero di posti messi a bando negli Atenei.
Per i medici il Rapporto presenta una survey originale realizzata in collaborazione con la FNOMCeO (la Federazione degli ordini professionali) da cui emerge che la professione ha una forte carica vocazionale, “appesantita” però dalla percezione di lavorare in un contesto non favorevole e che non riconosce adeguatamente la professionalità: oltre il 40% non è soddisfatto della propria situazione professionale. Pesa lo stress legato alla percezione di lavorare in situazioni caratterizzate da carenza di organico: rilevata un pò da tutti e, in particolare, da chi opera negli ospedali pubblici.
La valutazione è comune anche ai professionisti che lavorano in strutture convenzionate accreditate; solo nelle strutture ospedaliere e ambulatoriali private non convenzionate la carenza di personale sembra essere percepita come un problema meno pressante. E dalla survey risulta che le aspettative dei professionisti vanno verso una richiesta di aumento della retribuzione posizionata nella fascia 20-40 per cento.
Per gli infermieri il Rapporto segnala la mancanza di attrazione della professione: ai test di ingresso per la laurea in infermieristica hanno preso parte 22.957 candidati per 20.059 posti, con un rapporto domande/posti pari a 1,1. Tra le cause, il salario gioca un ruolo importante: gli stipendi dei medici italiani, a parità di potere d’acquisto, pur essendo inferiori a quelli dei colleghi dei Paesi dell’Europa occidentale, sono comunque pari a 2,9 volte il salario medio italiano, mentre per gli infermieri il salario non si discosta da quello medio nazionale.
Per far fronte alla situazione la FNOPI (Federazione nazionale degli ordini) pubblica nel Rapporto un contributo in cui sottolinea che si dovranno sviluppare le competenze della professione per una migliore qualità dell’assistenza, con il passaggio da una logica prestazionale alla presa in carico dell’assistito e del più generale “sistema assistenza” con competenze avanzate gestionali e cliniche e il superamento dei tabù ancora associati ai concetti di skill mix e task shifting.
Il Rapporto in questo senso sottolinea anche la carenza dei cosiddetti “assistenti alle cure” (in primis gli OSS) figure che operano sia in contesto residenziale che domiciliare. Si tratta di una figura per ‘assistenza alle non auto-sufficienze, tipicamente coordinata dagli infermieri. Anche perchè trascorrendo molto tempo al fianco della persona assistita, sono da considerarsi i destinatari principali dei percorsi di alfabetizzazione digitale per incentivare il ricorso a strumenti di cura digitale. Per queste figure l’Italia, a meno di voler assimilare agli OSS l’esercito di badanti (non professionali) che hanno attualmente in carico gli anziani italiani fragili, è mal posizionata in Europa con 86,4 assistenti per 1.000 abitanti over 75, contro 114,6 della Spagna, 175,8 della Francia e 211,1 del Regno Unito.
Nel 2022, a fronte di 14,5 miliardi di indennità di accompagnamento erogate, il 69,0% (10 miliardi) è stato impiegato per “acquistare” servizi o da soggetti che svolgono la professione della badante o da strutture dedicate alla cura e al trattamento di soggetti non autosufficienti. Il restante 31,0% (4,5 miliardi) va a costituire una sorta di “compenso” per l’attività svolta dai cosiddetti caregiver informali, che per lo più si identificano con la figura di un familiare.
La stima apre una serie di interrogativi sulla efficacia/efficienza dell’istituto delle indennità di accompagnamento: sarebbe infatti auspicabile che venisse condotta una analisi della efficacia e efficienza relativa dell’assistenza informale rispetto a quella “formale” così come è oggi (ovvero in mano a badanti non professionalizzate), e anche confrontata l’efficacia/efficienza delle attuali modalità di protezione, basate sull’erogazione di indennità monetarie, verso l’alternativa di una erogazione di servizi in natura coordinati con gli altri servizi sanitari.
Malgrado la Legge di Bilancio 2021 avesse previsto un progressivo incremento del tetto per gli acquisti diretti di farmaci (all’8,00% nel 2022, all’8,15% nel 2023 e all’8,30% nel 2024, incrementando il tetto complessivo, dal 14,85% del 2021 al 15,5% del 2024), nessuna Regione rispetta il tetto per acquisti diretti: solo Valle d’Aosta e Lombardia si avvicinano al risultato; Sardegna, Umbria e Abruzzo registrano il maggiore sforamento (oltre 65 euro pro-capite). Al contrario, la spesa farmaceutica convenzionata si è attestata al 6,43% del FSN, quindi al di sotto del target previsto del 7 per cento. Ipotizzando per il 2023 lo stesso incremento di spesa registrato nel 2021-2022 (+8,2%), si determinerebbe uno sforamento di circa 3,2 miliardi.
Anche per il prossimo anno, nonostante la Legge di Bilancio 2024 abbia incrementato il tetto degli acquisti diretti all’8,5% (inclusi i gas medicinali), con un incremento del finanziamento di ulteriori 3 miliardi e una (improbabile) costanza della spesa, permarrebbe uno sforamento di 2,5 miliardi, che potrebbe raggiungere anche i 3,6 miliardi se la spesa si incrementasse come nell’ultimo anno.
Le misure di governance prese non sembrano, quindi, siano state sufficienti a riportare lo sforamento (e quindi il conseguente payback a carico delle aziende farmaceutiche) a valori “fisiologici”.
Per i dispositivi medici, nel triennio 2019-2022, al lordo delle spese per quelli dedicati alla pandemia, lo sforamento del tetto è stato di 7,3 miliardi. La determinazione ufficiale del payback, e quindi della quota di ripiano a carico delle aziende fornitrici, verranno determinati al netto della spesa per il Covid-19.
C.R.E.A. Sanità sottolinea che, con le carenze degli attuali flussi informativi, che riescono a rilevare meno del 80% delle reale spesa per dispositivi e non considerano la spesa per quelli utilizzati nelle strutture accreditate, le stime dello sforamento del tetto prese a base del calcolo del payback presentano limiti oggettivi e generano distorsioni sovrastimando le performance delle Regioni che di più ricorrono all’attività delle strutture private accreditate: risulta quindi urgente il completamento del processo di messa a regime dei flussi di monitoraggio del settore.
Per effettuare una valutazione, per quanto indiretta, della congruità delle nuove tariffe per la specialistica, C.R.E.A. Sanità ha elaborato confronti con le tariffe adottate in altri Paesi, per alcune prestazioni “comuni”.
Ad esempio, per l’elettrocardiogramma l’Italia ha una tariffa di 11,6 euro, inferiore del 22,9% rispetto alla Francia (14,3 euro), del 29,3% rispetto alla Spagna (15 euro), del 96,1% se si considera la Germania (22,8 euro) e di oltre il 140,0% rispetto al Regno Unito (32,1 euro). Al contrario, in Italia, la tomografia computerizzata dell’addome completo senza contrasto è associata una tariffa di 158 euro, mentre in Germania la medesima prestazione è erogata ad una tariffa di 83,2 euro (-19,7%), mentre nel Regno Unito è valorizzata con una tariffa pari a 76 euro. Significativa rimane la differenza di valore delle tariffe per quanto concerne le visite specialistiche.
In Italia, una prima visita ha una tariffa di 22 euro indipendentemente dalla branca di afferenza dello specialista, in Spagna la tariffa è di 115,0 euro, oltre 5 volte la tariffa italiana. Nel Regno Unito il valore della visita dipende dalla tipologia di specialista e va da 136 euro a 382.
Per la visita di controllo, in Italia la tariffa è di 16,2 euro, oltre 4 volte inferiore rispetto alla valorizzazione adottata ad esempio in Spagna (71). Nel Regno Unito si va da 58 a 157 euro.
Emerge quindi – è la considerazione del Rapporto – una tendenza delle tariffe italiane alla sottostima dei costi realmente associati alle prestazioni cliniche degli specialisti e, una sovrastima dei costi associati ad alcune diagnostiche di alta complessità.
Il “disagio economico” delle famiglie dovuto a consumi sanitari (somma del fenomeno dell’impoverimento dovuto alle spese sanitarie e delle “rinunce” a curarsi per motivi economici), nel 2021 affligge il 6,1% dei nuclei (1,58 milioni di famiglie): il fenomeno è in crescita di +0,9 punti percentuali rispetto al 2020 e di +1,5 rispetto al 2019. L’incidenza è superiore (e in crescita di 0,1%) nel Sud (8,2%, +0,1%); segue il Nord-Ovest con il 5,9% delle famiglie (+2,0%.), il Centro (5,0%, +1%) e il Nord-Est con il 4,0% (+0,2%).
I casi di disagio economico sono più frequenti (18,1%) tra le famiglie del 20% più “povero” della popolazione e meno in quelle più ricche (1,6%).
Definendo “catastrofiche” le spese che al 40% della “Capacity To Pay” delle famiglie (a sua volta pari ai consumi totali della famiglia al netto delle spese di sussistenza), si registra un aumento dei casi, che interessano il 2,8% delle famiglie residenti (731.489 nuclei), dato in aumento di +0,4% rispetto al 2019. Il Mezzogiorno continua a essere il più colpito: 4,7% delle famiglie, in aumento del +1,0% nell’ultimo anno;
segue il Nord-Est con 2,4% (+0,5%), il Nord-Ovest con l’1,9% (+0,1%) e il Centro con l’1,5% (-0,2%).
I casi sono più frequenti nei nuclei meno abbienti (13,5%), mentre si fermano all’1,8% in quelli più abbienti.
Le famiglie più esposte al rischio di spese “catastrofiche” sono quelle degli anziani over 75 (soli o in coppia) e le coppie con tre o più figli minorenni: queste ultime, in particolare, a causa delle cure odontoiatriche.
Secondo il C.R.E.A. Sanità il SSN ‘deve superare un approccio concentrato sulla mera organizzazione dell’offerta clinica, mirando piuttosto a ripensarla in termini di integrazione con la presa in carico dei bisogni sociali e, più in generale, di adeguamento alla trasformazione dei bisogni, delle aspettative e dei comportamenti di consumo legate all’evoluzione tecnologicà. Quindi ‘sarebbe opportuno che venisse prodotto un documento di indirizzo strategico finalizzato a ridefinire prospetticamente i bisogni della popolazione e a riconciliarli con le capacità di risposta del SSN’. Viene proposto anche di ‘potenziare i processi di comunicazione e collaborazione all’interno del SSN a partire dalla prevenzione, attraverso una rivoluzione culturale, capace di generare una convinta adesione della popolazione sulla opportunità di adottare stili di vita “salutari”‘.
‘Dove non si possano evitare interventi clinici, è necessario snellire i processi di presa in carico: lo sdoppiamento (territorio e ospedale) dei luoghi di erogazione, rischia di generare una duplicazione di interventi. E’ necessaria una presa in carico multidisciplinare, sviluppando livelli di integrazione fra professionistì. ‘Per la cronicità una vision che guardi al futuro del SSN deve iniziare a occuparsi dei “futuri cronici” (non solo anziani), ripensando le modalità della medicina di iniziativa, adattandola ai bisogni e ai comportamenti dei “millenials”: una popolazione nativa digitale, che comunica quasi solo attraverso gli strumenti digitali, che compra praticamente tutto a distanza, valuta i servizi mediante le informazioni in rete, etc., più disposta verso alcune innovazioni quali l’Intelligenza Artificiale, ma forse anche meno critica nella analisi delle evidenze scientifiche – prosegue il C.R.E.A. Sanità -. Evitare l’aumento dell’iniquità, con la crescita dei casi di disagio economico (impoverimento e rinuncia alle cure) per la crescita dei consumi sanitari delle famiglie meno abbienti. Tra le cause la totale non integrazione del “circuito” privato con quello pubblico, alimentata anche dal pregiudizio che il privato è anche non etico perchè risponde a esigenze di massimizzazione del profitto; tesi che si scontra con la natura dei mercati sanitari europei, dove anche la massimizzazione del profitto è perimetrata dalle regolamentazioni pubbliche. Evitare le distorsioni che possono crearsi con barriere all’entrata: la logica dell’accreditamento è stata aggirata con gli accordi contrattuali, e le entrate e uscite delle aziende dai mercati accreditati sono nulle, confermando che la regolamentazione genera barriere da rimuovere. Appare distorsivo il mantenimento di categorie che non trovano riscontro in “natura”, come la forzata distinzione fra “prestazioni integrative” e “sostitutive”, spesso utilizzata per stigmatizzare la crescita dei Fondi Sanitari; va ricordato che le prestazioni “integrative” per essere tali si vorrebbero escluse dai LEA. Ma la possibilità di avere la prestazione in tempi percepiti come ragionevoli e nel luogo prescelto, sono elementi sufficienti per definire una “integrazione” del servizio pubblico: non riconoscerla appare un negare la realtà – si legge ancora nelle proposte di C.R.E.A. Sanità -. Se non si vogliono forme di sussidiarietà, si dovrebbe spingere per aumentare la risposta pubblica, e non cercare di limitarne le alternative. Se la detraibilità delle spese sanitarie può essere sulla carta considerata iniqua, nella misura in cui premia i maggiori consumi, ragionevolmente attribuibili alle famiglie più abbienti, gli sgravi legati ai premi versati a Fondi collettivi, essendo oggi appannaggio fondamentalmente del ceto medio e di larga parte del lavoro dipendente, appaiono tutt’altro che iniqui; anzi, si possono ritenere una (parziale) compensazione del fatto che si tratta delle uniche fasce della popolazione a cui è, di fatto, impedito evadere.
Andrebbe recuperato nelle azioni di governo il tema del rapporto fra SSN e fisco: è un tema che rimane centrale, nella misura in cui i sistemi di welfare universalistico richiedono sistemi fiscali efficienti, in assenza dei quali si generano inaccettabili sperequazionì. Il Rapporto propone anche di ‘Rivedere i criteri di Riparto del fondo sanitario, da alcuni anni sostanzialmente “congelati”, a parte il recente intervento per inserire dal 2023 il parametro della “deprivazione”, una modifica che ha spostato relativamente poco l’allocazione delle risorse. L’equità del criterio di riparto è messa in discussione dall’incidenza della spesa privata per prestazioni e da una quota di entrate regionali (le “entrate cristallizzate”), che vale il 5,3% delle altre entrate proprie regionali, di cui una parte sono compartecipazioni. E’ una situazione non equa: nessuna Regione riesce a erogare i Lea con i soli fondi FSN e le entrate proprie, trasformate in imposte per il finanziamento della Sanità, garantiscono un gettito regionale difforme, anche in ragione delle diverse incidenze di residenti esenti – si legge ancora nel Rapporto -. Rivedere le regole che caratterizzano l’operatività delle aziende pubbliche, un aspetto che richiede un confronto e la formulazione di proposte operative: gli approvvigionamenti e la gestione delle risorse umane sono le aree strategiche che richiedono un più radicale adeguamento delle “regole”: da una parte per contenere i rischi di “amministrazione difensiva”, e dall’altra per evitare di trovarsi nell’impossibilità di poter reclutare il personale necessario per le posizioni “scoperte”. E’ ineludibile mettere in discussione anche il tema della natura delle Aziende Sanitare pubbliche, eventualmente ripensandola in una logica di efficientamento operativò.
‘Le risorse umane sono l’aspetto più critico per il SSN; per quanto concerne i medici, più di numero è un tema di incentivi per la copertura delle posizioni meno appetite e non è più procrastinabile l’adeguamento delle retribuzioni; per gli infermieri. Le retribuzioni sono in cima all’agenda, insieme a un serio problema di carenza – sottolinea il C.R.E.A. Sanità -. Poco o nulla è noto della consistenza dell’offerta di assistenti alle cure (in primis gli OSS) che si occupano dell’assistenza ai non autosufficienti. Vanno definiti i fabbisogni ed è urgente che si ridiscutano i criteri con cui si valutano, anche considerando il mutato quadro in cui è presente maggiore autonomia degli infermieri, rispetto ai quali ha senso declinare il fabbisogno di OSS/Assistenti per programmare le risorse per far fronte alle prese in carico domiciliari. Sarebbe necessario che le decisioni sulla adozione delle tecnologie fossero prese in base a trasparenti e razionali criteri di valutazione, secondo il dettato dell’HTA. L’HTA è un assessment a supporto di una decisione che rimane politica, e che deve basarsi su una declinazione finale del “valore” delle tecnologie: quest’ultima dimensione è però sinora rimasta in secondo piano perchè il SSN ha garantito la quasi totalità delle tecnologie sanitarie; tuttavia, la crescente scarsità di risorse rischia di far divenire il tema “sensibile” in quanto occorrerà adottare una logica di prioritarizzazione legata al valore sociale, la cui valutazione richiede una decisione politica, che comporta il coinvolgimento di tutti gi stakeholder del sistema sanitariò.
– Foto: Agenzia Fotogramma –
(ITALPRESS).
Federica Torti “La sedentarietà è una piaga del nostro tempo”
MILANO (ITALPRESS) – Secondo l’OMS, l’attività fisica è “qualsiasi movimento corporeo prodotto dall’apparato muscolo-scheletrico che richiede dispendio energetico”. Oltre alla pratica degli sport, la definizione include le attività compiute nella vita di ogni giorno, sia durante il lavoro che nel tempo libero, i lavori domestici e gli spostamenti a piedi o in bicicletta. In ogni età e fase della vita, l’attività fisica rappresenta una scelta di salute, perchè aiuta a tenere sotto controllo la pressione sanguigna e il livello di glicemia e colesterolo. Contribuisce inoltre a prevenire malattie metaboliche, cardiovascolari, tumori e artrosi, ed è importante per ridurre il tessuto adiposo in eccesso, l’ansia, lo stress e la depressione. Nonostante tutti i vantaggi che apporta, l’attività fisica non è però praticata da tutti: secondo l’ultimo ‘rapporto sport-attività fisica-sedentarietà’ dell’Istat, in Italia è sedentario il 30.3% della popolazione maschile e il 36.9% di quella femminile. Sono questi alcuni dei temi trattati da Federica Torti, conduttrice tv e giornalista sportiva, nonchè grande appassionata di sport, intervistata da Marco Klinger per Medicina Top, format tv dell’agenzia di stampa Italpress.
“E’ solamente una scusa il fatto di essere sedentari – ha esordito – La sedentarietà è una piaga del nostro tempo, perchè volendo una persona, anche stando in casa, può fare attività, persino pulendo casa. Ci sono tantissime maniere di rimanere in attività, se ti fai male e sei uno che corre spesso, magari non puoi più correre, ma puoi fare altro di simile come camminare velocemente – ha spiegato – Ci sono sempre delle alternative per rimanere in movimento. Io ultimamente avevo un calcolo al rene, correndo molto sbatteva e creava una piccola ematuria – ha raccontato Torti – Mi è venuta la depressione, pensavo di poter correre dopo due-tre giorni, essendo abituata a rimanere sempre in movimento mi è venuta un pò di tristezza”. E sullo sport ideale per chi vuole cominciare a mettersi in movimento: “Io consiglio la corsa, però secondo me ogni età ha la sua tipologia di sport – ha sottolineato – Tra i 30 e i 40 anni si danno tutti alla corsa, poi le giunture rendono meno bene e tra i 40 e i 60 si danno alla bicicletta, infine dopo i 60 anni c’è la bici elettrica. C’è anche l’evergreen del tennis, che è uno sport che accomuna tutte le età. Il nuoto è l’unico sport che non mi ha creato una dipendenza psicologica, mi sono avvicinata attraverso immersioni e acqua gym”.
“Dallo sport cerco sudore ma anche un pò di adrenalina – ha aggiunto la conduttrice – Lo sport ossigena i tessuti e anche il cervello, quando faccio sport mi rendo conto che sono più attiva, propensa a trovare una soluzione o un’idea, lo sport deve essere uno stile di vita positivo, anche perchè si può amare lo sport e molto altro”. Il miglior modo di iniziare a far sport, come è noto, è in compagnia: “Ho tentato di portare delle amiche a far sport con me. Fare sport in compagnia, per chi è pigro e sedentario, è un aiuto, ma non c’è stato verso con loro – ha riconosciuto – Non bisogna comunque mollare alla prima fatica, consiglio di avvicinarsi allo sport in compagnia e soprattutto di farlo con un minimo di costanza: non dico di fare ore di sport, ma almeno trenta minuti si può”. Infine, una tirata d’orecchie al modo in cui oggi si parla di sport: “Nella comunicazione sportiva oggi si prendono tutti troppo sul serio. Non dico che sia sbagliato usare i termini tecnici, ma un pò di leggerezza non fa male – ha concluso – Mi piacerebbe vedere lo sport trattato in modo più leggero”.
– foto tratta da video Medicina Top –
(ITALPRESS).
Eliana Liotta alla direzione del mensile BenEssere
MILANO (ITALPRESS) – Al timone di BenEssere, il mensile del Gruppo Editoriale San Paolo dedicato alla salute, arriva Eliana Liotta, giornalista professionista, divulgatrice scientifica e
saggista di grande esperienza. Firmerà il numero di marzo, in edicola dal prossimo 22 febbraio che, per l’occasione, sarà rinnovato nello stile e nei contenuti.
Con la nomina, il Gruppo punta a rilanciare il giornale, “in modo da renderlo protagonista dell’informazione scientifiica di qualità in Italia”, si legge in una nota.
Eliana Liotta, in Rcs, è stata direttrice per sette anni del mensile OK Salute e vicedirettrice del settimanale Oggi. Tra i suoi best seller, La Dieta Smartfood, in collaborazione con lo Ieo-Istituto europeo di oncologia, tradotta in oltre 20 Paesi.
Docente all’Università Vita-Salute San Raffaele di Milano, ha ideato e dirige la collana editoriale «Scienze per la vita» in Sonzogno e firma due rubriche settimanali sul Corriere della Sera e su Io Donna, per cui ha anche registrato due serie podcast «Il bene che mi voglio».
«Le competenze di Eliana Liotta sono importanti per consolidare la nostra presenza nel mondo editoriale, presidiando con professionalità i temi della salute, dove maggiormente si giocano
oggi le sfide dell’etica e dell’attenzione all’uomo – commenta don Antonio Rizzolo, amministratore delegato del Gruppo Editoriale San Paolo -. Questa scelta di qualità fa parte di una
strategia di gruppo che vede tutti i nostri asset, dai periodici all’editoria, impegnati a tradurre con modernità nel villaggio globale i valori del Vangelo».
– Foto ufficio stampa Gruppo Editoriale San Paolo –
(ITALPRESS).
Nuovi orizzonti nella cura del tumore al seno, Italia all’avanguardia
MILANO (ITALPRESS) – Il tumore al seno è causato dalla moltiplicazione incontrollata di alcune cellule, principalmente di quelle della ghiandola mammaria che si trasformano in cellule maligne. Nel 2022 secondo i dati Aiom-Airtum sono stati diagnosticati 55.700 casi di tumore al seno, con un aumento dello 0.5% rispetto al 2020, un trend in crescita già evidenziato e atteso. Le proiezioni indicano infatti che il numero di tumori al seno è destinato a salire nei prossimi due decenni, mediamente del 2-3% ogni anno. Il tumore mammario rappresenta il 41% di tutti i tumori femminili sotto i 50 anni, il 35% tra i 50 e i 69 anni e il 22% nelle donne over 70. Un’alta incidenza non significa però una mortalità altrettanto elevata, soprattutto nel nostro paese: si valuta che oggi in Italia vivono oltre 834.000 donne che nella vita si sono ammalate di tumore al seno, la sopravvivenza stimata a 5 anni, cioè la percentuale di pazienti che dopo 5 anni dalla diagnosi non sono morte per il tumore e che in buona parte non moriranno è dell’88%, tra le più alte del mondo: negli Usa è dell’84% e in Europa varia a seconda del paese tra l’81% e l’84%. Sono questi alcuni dei temi trattati da Oreste Gentilini, professore associato di chirurgia presso l’Università Vita-Salute San Raffaele di Milano, primario dell’unità di chirurgia della mammella e responsabile della breast unit presso l’IRCCS Ospedale San Raffaele di Milano, nonchè presidente dell’associazione internazionale di ricerca EuBreast, intervistato da Marco Klinger per Medicina Top, format tv dell’agenzia di stampa Italpress.
“L’Italia è all’avanguardia nel mondo sulla ricerca senologica, i numeri ci dimostrano questo – ha esordito – La percentuale di guarigione dell’88% a 5 anni è superiore rispetto a quella di altri paesi importanti ed evoluti”. A questo proposito, è recente lo studio pubblicato proprio dal San Raffaele sulle possibilità di evitare l’asportazione del linfonodo sentinella, l’attuale standard di trattamento nella cura del tumore al seno: “Il linfonodo sentinella ha questo nome perchè è il primo a essere eventualmente interessato dalle cellule neoplastiche, si localizza nel cavo ascellare, non è un concetto anatomico ma funzionale, abbiamo bisogno di effettuare una procedura che ci fa identificare dove si trova – ha spiegato il professore – Storicamente veniva utilizzato un colorante, ora un composto con un tracciante radioattivo iniettato dietro l’areola, che si localizza nei dotti linfatici e identifica il linfonodo sentinella, che è quello predittivo dello stato di salute dei linfonodi”.
“Attualmente l’asportazione del linfonodo sentinella è ancora lo standard di trattamento, ma abbiamo pubblicato uno studio importante in cui dimostriamo che con i tumori di piccole dimensioni è anche possibile evitare l’asportazione senza compromettere la prognosi delle pazienti – ha aggiunto Gentilini – In passato tutte le donne venivano sottoposte allo svuotamento ascellare che comporta aspetti non da poco. La biopsia del linfonodo sentinella ci ha permesso di ridurre il famoso evento del braccio ingrossato laddove siano stati asportati i linfonodi ascellari – ha precisato – La prevenzione si fa evitando di togliere linfonodi laddove sia possibile, ora davvero solo in casi rari viene effettuata l’asportazione”.
E proprio per evitare oppure trattare il linfedema, i consigli sono semplici e chiari: “Nelle donne sottoposte a questo intervento, occorre dare raccomandazioni molto semplici ma spesso molto utili, ovvero evitare microtraumatismi nella cura delle mani, in cucina o mentre si fa giardinaggio, proteggersi anche con i repellenti dagli insetti, a volte basta poco per scatenare il linfedema – ha riconosciuto – Laddove compaia e si cronicizzi, ci viene in aiuto la fisioterapia e ci sono guaine elastiche che possono ridurlo, c’è anche la chirurgia ma solo in centri particolarmente attrezzati”.
E sull’utilizzo sempre crescente della terapia neoadiuvante: “E’ una delle cose cambiate tantissimo negli ultimi 5-10 anni. E’ nata per i tumori non operabili per farli diventare operabili, poi per quelli grandi per farli diventare piccoli – ha sottolineato – Ora in realtà il motivo principale per cui viene utilizzata è valutare la risposta in vivo, così abbiamo la possibilità di verificare se le terapie sono efficaci oppure no, ed eventualmente correggere il tiro laddove la terapia non si dimostri particolarmente efficace. Ci sono stati anche farmaci molto innovativi che hanno migliorato ulteriormente la situazione”. Nella prevenzione e nella cura di tumori al seno, infine, uno degli aspetti più importanti riguarda gli approfondimenti sulla genetica: “Un altro dei vantaggi della terapia neoadiuvante è che c’è qualche mese di tempo, così si possono selezionare persone su cui fare il test genetico che richiede un pò di tempo”, ha illustrato Gentilini.
“Possiamo così approfondire questa cosa e lo facciamo soprattutto quando ci sono donne giovani al di sotto dei 40 anni in tre casi: se richiedono un approfondimento a livello genetico, se c’è una familiarità importante, o se ci sono aspetti che riguardano la biologia. In quest’ultimo caso – ha concluso – Ci sono dei farmaci particolarmente efficaci nelle donne portatrici di mutazione genetica con rischio di ricaduta”.
– foto tratto da video Medicina Top –
(ITALPRESS).